El Urólogo frente al Virus del Papiloma Humano en Hombres (VPH). Verrugas genitales. Información exhaustiva
1.- Conceptos generales sobre el Virus del Papiloma Humano (VPH)
El virus del Papiloma Humano (VPH), es la enfermedad de transmisión sexual más frecuente en el mundo y aunque sabemos que no se transmite únicamente por contacto sexual, produce veruhas en pene, boca, ano, conjuntiva, laringe, área periungueal además de cáncer de pene y ano
Se conocen más de 110 virus del papiloma humano pero de estos solo 40 pueden infectar la zona anogenital del varón.
Los tipos VPH 6, 11, 16, 18 son los que causan las infecciones anogenitales mas frecuentes en el varón. Los tipos VPH 6 y 11 causan las verrugas en la zona anogenital mientras que los tipos VPH 16 y 18 son los causantes potenciales de la aparición de cáncer de pene y ano.
Hay que resaltar que el hombre puede estar infectado del virus del papiloma humano durante muchos años sin saberlo y a su vez ser portador y transmisor del virus a sus parejas sexuales durante toda la vida, aun estando asintomático.
El diagnóstico de aquellas infecciones por VPH se lleva a cabo mediante pruebas de laboratorio como la captura de híbridos por PCR (PCR para VPH), estas pruebas identifican el DNA del virus del papiloma.
Es importante para el urólogo hacer una Penoscopia cuidadosa (inspección macroscópica del pene), siendo importante revisar el prepucio, frenillo, glande, pubis, escroto, pliegues inguinales y de manera fundamental el meato urinario en la punta del pene. A veces (a criterio del Urólogo) es necesario hacer revisiones Endoscópicas ya que se diagnostican infecciones por VPH en uretra, próstata y vejiga.
El tratamiento va encaminado a disminuir lo más posible la carga viral en el área genital y así bajar el riesgo de aparición de cáncer de pene y por tanto el cáncer de cérvix en su pareja sexual. Existen evidencias establecidas de que los hombres de mujeres con diagnostico de neoplasia intraepitelial de cérvix tienen neoplasia intraepitelial del pene con más frecuencia y por tanto, el tratamiento de VPH en hombres debe ser realizado por urólogos.
Se han utilizado muchos tratamientos: desde cremas de uso tópico, interferones, destrucción de lesiones por diferentes métodos como criocirugía, electrofulguración, radiofrecuencia, laser, circuncisión, etc.
Existen 2 vacunas hoy día disponibles: una es bivalente que protege contra los VPH 16,18 y otra Tetravalente que protege VPH 6, 11, 16 y 18.
Las vacunas disponibles para la prevención del VPH que son aceptadas a nivel mundial, son altamente eficaces. Los efectos adversos más frecuentes son el dolor y la inflamación en la zona de la inyección (antebrazo).
No solo las niñas deberán ser vacunadas, también es necesario vacunar a los niños de 9 a 12 años como lo recomienda el comité de prácticas de inmunizaciones de los Estados Unidos.
Es obligatorio el tratamiento de las infecciones provocadas por el VPH en el hombre para lograr un control exhaustivo de la transmisión del virus , disminuir la incidencia de cáncer en la mujer y disminuir el riesgo potencial de desarrollar el cáncer de pene.
2.- Métodos actuales de detección del Virus del Papiloma Humano (VPH) en Hombres en el siglo XXI.
2.1.- PCR para VPH (HPV): Prueba de detección y tipificación. Se realiza frotando con una torunda toda la mucosa genital del varón y se hace posteriormente una técnica de biología molecular denominada Reacción en cadena de la polimerasa. (esta es la prueba que pedimos en consulta los urólogos habitualmente).
2.2.- p16 (CINtec): Se realiza sobre biopsia y sirve para ver si hay displasia epitelial
2.3.- Biopsias sobre tejido y verrugas
2.4.- Citologías: Menor rentabilidad diagnóstica ya que habría que combinarla con p16.
Los virus de papiloma humano al igual que otras familias de virus aprovechan la maquinaria celular para replicarse y son muy afines por los epitelios (epiteliotróficos). La persona, al infectarse ocurre que el virus se desplaza a las células más profundas de estos epitelios (es decir aquellas células basales que dan origen a los diferentes tejido como la piel del pene o la piel de la vulva o cuello del útero). Ahí estárían de forma latente (episoma) durante un largo período que varía desde 6 meses a dos años. Aunque este periodo depende mucho del sistema inmunológico de la persona infectada, es decir, podría acortarse o ser mayor.
En algunas circunstancias fisiológicas de alteración inmunológica de la persona, es decir, cuando las defensas del cuerpo disminuyen, y tras un periodo de persistencia de la infección, las partículas de ADN viral que se encuentran en el citoplasma celular de las células basales, sufren un proceso de integración dentro del núcleo de la célula y a partir de ahí una serie de transformaciones en el núcleo que llevan a provocar un cambio tumoral de esta.
Los tipos de virus del papiloma humano que afectan a mucosas se transmiten predominantemente por vía sexual.
3.- Factores considerados de riesgo de Infección por VPH
Edad: La prevalencia de la infección disminuye con la edad. Se entiende el carácter de enfermedad de transmisión sexual. Esto en gran parte se debe a que en las personas menores de 40 años es donde se da la mayor actividad sexual.
El mayor riesgo de infección por el virus del papiloma humano se relaciona con el inicio precoz de las relaciones sexuales, el tener o haber tenido un elevado número de compañeros sexuales a lo largo de la vida, el cambio reciente de compañero sexual, o el contacto sexual con una pareja de alto riesgo, es decir, aquella con una historia de promiscuidad o el caso de varones que tienen contactos con mujeres que ejercen la prostitución.
La afectación por VPH se relaciona con otro tipo de enfermedades de transmisión sexual (ETS) y su prevalencia se correlaciona con la promiscuidad sexual. Son factores de riesgo conocidos:
- el número de parejas sexuales
- la frecuencia con que se mantengan relaciones sexuales
- si la pareja tiene o no verrugas genitales,
- parejas sexuales previas y
- que se hayan padecido enfermedades de transmisión sexual
4.- Factores considerados de protectores de Infección por VPH
Circuncisión: La circuncisión (eliminar el prepucio por medio de cirugía), disminuye de forma importante el riesgo de infección por el virus del papiloma humano.
El uso del preservativo puede disminuir el riesgo de infección, aunque es frecuente ver infecciones por el virus del papiloma humano en la base del pene debido a que el preservativo no protege esta área que puede contaminarse durante las relaciones sexuales.
5.- Transmisión del VPH
Los hombres y mujeres jóvenes se infectan en las época de mayor actividad sexual. La mayoría de estas infecciones tiene una resolución espontánea y sin consecuencias. La persistencia del VPH es de un 10%, en personas mayores de 30 años. Este subgrupo representa el de mayor riesgo para desarrollar lesiones intraepiteliales de alto grado y cáncer. Se ha podido estimar que de un 2 a un 20% de la población mundial es portadora oculta del virus del papiloma humano.
El tiempo transcurrido entre la infección por virus del papiloma humano y la posible aparición de cáncer de cérvix o de pene es de aproximadamente unos 15 años. En conjunto se considera que un 80-90% de las infecciones se resuelven espontáneamente y de un 10-20% persisten y evolucionan a cáncer.
Los virus de papiloma humano han sido estudiados en la génesis de otros tumores como:
- Cáncer de canal anal
- Cáncer de vulva en la mujer, cuyos casos atribuibles al virus del papiloma humano es de un 30-70%.
- Carcinomas de vagina que tienen marcadores virales en un 40-50% de los casos.
- Carcinoma de pene en un 70-80% de casos.
- Carcinomas de cavidad oral y orofaringe, se involucra en el 25% de los casos
- Carcinomas de piel, dado que los virus del papiloma humano son dermato-trópicos están claramente implicados en los casos diagnosticados en pacientes con un carcinoma llamado epidermodisplasia verruciforme.
6.- Manifestaciones clínicas de Infección por VPH
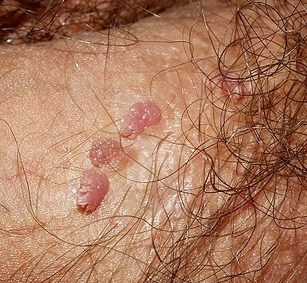
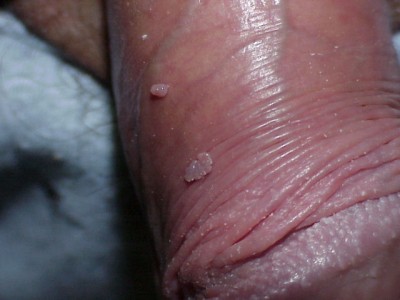
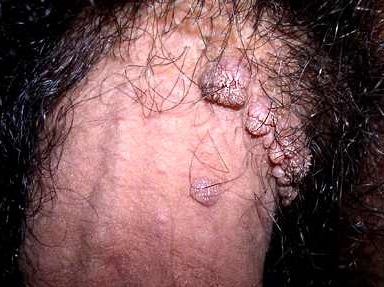
La manifestación clínica habitual son los condilomas acuminados, verrugas genitales o papilomas venéreos.
Los llamados condilomas acuminados son una de las enfermedades de transmisión sexual más frecuentes. La edad de mayor incidencia ocurre en jóvenes de 17 a 30 años. Ha ido aumentando en los últimos 50 años. Cerca del 1% de los adultos con vida sexual activa padece o ha padecido verrugas venéreas.
La infección subclínica o infección latente no tiene evidencia clínica, ni por medios histológicos, por lo que se hace necesario detectarla mediante la determinación del ADN viral (PCR para VPH).
Es una realidad que se sabe muy poco de la prevalencia de la infección subclínica o latente y también de la infección clínica por virus del papiloma humano en varones en nuestro país, ya que no existe una prueba diagnóstica patrón. Ningún método por si solo puede detectar la totalidad de las infecciones por virus del papiloma humano.
7.- ¿Cuáles son los signos o síntomas del VPH en hombres?
La mayoría de los varones que tienen no presentan ningún síntoma. Sin embargo, algunos tipos de VPH pueden causar verrugas genitales. Las verrugas genitales son uno o múltiples crecimientos que aparecen en el área genital. Pueden tener forma de coliflor, con relieve o planas.
En el hombre, las verrugas genitales pueden aparecer alrededor del ano o en el pene, escroto (testículos), ingle o en los muslos. Incluso hombres que nunca han tenido sexo anal pueden desarrollar verrugas alrededor del ano. Pueden aparecer semanas o meses después del contacto sexual con la persona infectada. Además hay que tener en cuenta que una persona puede tener el tipo de VPH que causa verrugas genitales y nunca desarrollar ninguna verruga.
8.- ¿De qué forma se contagia un hombre con el VPH genital?
El VPH se transmite a través del contacto sexual (ya sea anal o vaginal, tanto hombre como mujer pueden adquirir el VPH) y contagiar a otras parejas sexuales sin darse cuenta. Ojo, las verrugas genitales también se pueden transmitir por medio de una persona que tenga la infección por VPH pero que no presente verrugas visibles. Dado que el virus estar silente por mucho tiempo, una persona puede tener el VPH genital aunque hayan pasado años desde el día de la relación sexual.
9.- ¿Qué relación existe entre el cáncer anal y de pene con el VPH?
Es evidente que algunos tipos de Virus papiloma Humano han sido relacionados con el cáncer de ano y de pene en varones. Suele ser raro en hombres con sistemas inmunológicos saludables. Los tipos de VPH que causan verrugas genitales no son los mismos tipos que pueden provocar cáncer de ano o de pene.
10.- Consecuencias epidemiológicas del VPH
El del 1% de los hombres con actividad sexual en los Estados Unidos tendrán verrugas genitales al menos una vez.
Más del 50% de los hombres activos sexualmente en los Estados Unidos tendrán el VPH en algún momento de sus vidas.
La Sociedad Americana de Cáncer estima que en este país el cáncer de pene representa cerca del 0.2% de todos los tipos de cáncer en hombres. Este cáncer es especialmente raro en hombres circuncidados.
El riesgo de padecer cáncer de ano es 17 veces más alto en hombres homosexuales y bisexuales que en hombres heterosexuales. El riesgo también es alto en hombres con sistemas inmunológicos comprometidos, incluyendo aquellos con VIH.
11.- ¿Cuáles son los exámenes para detectar el VPH en Hombres?
11.1.- Aspecto clínico (peniscopia): Otra prueba es la del ácido acético (3-5%) que consiste en empapar unas gasas y cubrir la zona genital durante 5-10 min. Posteriormente se retiran las gasas y se explora con una luz blanca y lente de aumento.
11.2.- PCR para VPH (HPV): Prueba de detección y tipificación. Se realiza frotando con una torunda toda la mucosa genital del varón y se hace posteriormente una técnica de biología molecular denominada Reacción en cadena de la polimerasa. (esta es la prueba que pedimos en consulta los urólogos habitualmente). También se denomina hibridación molecular con sondas de ADN. Es conveniente realizarla sólo cuando hay lesiones histológicas para el tipaje del virus.
11.3.- p16 (CINtec): Se realiza sobre biopsia y sirve para ver si hay displasia epitelial
11.4.- Biopsias sobre tejido y verrugas. La biopsia es útil en casos de diagnóstico dudoso o de no repuesta a tratamientos clásicos.
11.5.- Citologías: Menor rentabilidad diagnóstica ya que habría que combinarla con p16.
12.- ¿Existe algún examen para detectar cánceres relacionados con el VPH en Hombres?
No hay exámenes aprobados para detectar evidencia temprana de cáncer relacionado con el VPH en hombres.
13.- ¿Existe cura o un tratamiento eficaz para el VPH en el Hombre?
No hay tratamiento curativo. Eliminar las verrugas no erradica la infección por VPH pero disminuye la infectabilidad. En ausencia de verrugas en 1-2 años normalmente dejan de ser infectivos por desarrollo de inmunidad. Las recidivas de esta infección de transmisión son frecuentes.
Tratamientos utilizados hoy día:
- Crioterapia con nitrógeno líquido (realizado por el Dermatólogo)
- Resina de podofilino
- Ácido tricloroacético
- Extirpación quirúrgica por electrocoagulación o láser CO2 (deja menos marca) o curetaje. (ventaja que eliminan las verrugas en una sesión). Necesita anestesia.
Alternativas tratamiento: (que pueden ser aplicadas por el paciente)
- Wartec ® (toxina de podofilino)
- IMIQUIMOD (Aldara ®)
14.- ¿Debo estar preocupado porque el VPH no puede ser detectado ni tratado?
De ninguna manera. El VPH no es como otras infecciones de transmisión sexual, que necesitan ser detectadas y tratadas. El VPH es un virus que se acantona en la piel, en lugar de vivir en el cuerpo.
15.- ¿Porqué debo evitar el contagio por VPH?
Porque algunos hombres tienen alto riesgo de desarrollar una enfermedad derivada del VPH. Los hombres VIH positivos son más propensos a sufrir graves casos de verrugas genitales, que pueden ser más resistentes a los tratamientos habituales. También son más propensos a padecer cáncer anal.
Además es importante que los hombres sean conscientes de que ellos pueden transmitir el virus de papiloma sin darse cuenta a sus parejas del sexo femenino. Comparado con los hombres heterosexuales, las mujeres tienen un riesgo alto de desarrollar enfermedades derivadas del virus papiloma, la más conocida es el cáncer de cérvix. El cáncer cervical en mujeres es mucho más común que el cáncer de ano o de pene en hombres.
16.- ¿De qué manera reduzco mis probabilidades de ser infectado por el VPH?
Debido a que el VPH es muy común pero invisible, la única forma segura de prevenirlo es la abstinencia sexual o mantener relaciones con una persona que no se encuentre infectada. El uso de preservativo reduce pero no elimina el riesgo de contagio por contacto (piel, etc). Han servido para reducir el riesgo de padecer de verrugas genitales y cáncer de cérvix. Los condones también pueden reducir el riesgo de adquirir el VIH e infecciones de transmisión sexual.Se recomienda NO depilarse por la abrasión y posible diseminación. La pareja (mujer) debe realizarse citologías de manera rutinaria.
Valorar la Vacunación según el criterio del profesional con GARDASIL 9 ® o nanovalente (serotipos 6, 11, 16, 18, 31, 33, 45, 52 y 58)
17.- Mi pareja acaba de enterarse que tiene el HPV, ¿Qué significa esto para mí?
Bueno ante todo, tranquilo. Las parejas heterosexuales usualmente comparten el VPH. Si han sido pareja durante mucho tiempo, es probable que usted ya sea portador del virus. Los tipos de VPH que ponen en riesgo a una mujer de padecer cáncer cervical muy raramente causan problemas en la salud del hombre heterosexual.
18.- ¿Y cuáles son las consecuencias para ella?
Probablemente significa que ella tiene un tipo de VPH en su cérvix que la ponga en una situación de riesgo de padecer cáncer cervical en el futuro. Debe seguir al pie de la letra las indicaciones que su Ginecólogo diga para que de esta manera ella no desarrolle cáncer de cérvix en el futuro. También, ella debería saber que la mayoría del tiempo, el VPH desaparece por sí solo sin causar daños a la salud.
19.- ¿Y cuáles son las consecuencias para nosotros como pareja?
El VPH no es una señal de que usted o su pareja haya sido infiel. Debido a que el VPH puede permanecer en silencio durante muchos años antes de que sea detectado en una prueba, ella puede haber adquirido el VPH muchos años atrás y no existe método alguno que pueda determinar cuándo y de quien adquirió el VPH.

